Furnjē gangrēna

Furnjē gangrēna (arī Furnjē slimība, Furnjē sindroms, sēklinieku maisiņa spontāna gangrēna, epifasciālā nekroze u.c.; latīņu: morbus Fournier) ir nekrotizējoša fasciīta forma. Tā ir ģenitāliju mīksto audu akūta, zibenīgi progresējoša un nekrotizējoša infekcija, kas skar dzimumorgānu, starpenes un perianālā apgabala zemādas tauku slāni.[1][2] Ir zināmi gadījumi, kad Furnjē gangrēna ir nevis pamatslimība, bet komplikācija citām strutainām slimībām, tostarp išiorektālam paraproktītam.[1] Furnjē gangrēnai raksturīga akūta dzimumlocekļa un sēklinieku maisiņa audu nekroze, un tā ir potenciāli nāvējoša slimība.[3]
Furnjē gangrēna ir galvenokārt vīriešiem sastopama slimība, kas ļoti reti attīstās sievietēm (gadījumu attiecība dažādos literatūras avotos svārstās no 9:1 līdz pat 42:1).[4] Parasti šī slimība raksturīga cilvēkiem gados, kaut arī ir zināmi gadījumi, kad ar to saslimst mazi bērni, tostarp jaundzimušie.[5][6] Jauniem cilvēkiem tā attīstās ātrāk, nekā gados veciem cilvēkiem.[7]
Slimības ārstēšanas pamatā hemodinamikas stabilizēšana, neatliekama nekrotizētās un strutainās vietas ķirurģiska attīrīšana no nekrotiskajiem audiem un strutām un neatliekama plaša spektra antibiotiku terapija.[8] Furnjē gangrēnai izmanto arī negatīvā spiediena brūču terapiju, hiperbāro oksigenāciju, brūču kopšanu un rekonstruktīvo iejaukšanos.[2][9]
Mirstība pie smagām Furnjē gangrēnas formām, pie kurām jau uzsākta antibiotiku terapija, ir diezgan liela — līdz 90 % (vidēji no 20 līdz 40 %). Mirstība pie smagām formām pirms antibiotiku terapijas sasniedz 25—40 %.[1]
Etioloģija
[labot šo sadaļu | labot pirmkodu]Infekcijas ieejas vārti ir noskaidroti tikai 75% gadījumu. Perirektāls un perianāls abscesi ir visbiežākie iemesli Furnjē gangrēnas attīstībai un ar sliktāku prognozi. Periuretrālas infekcijas ir sekas saaugumu slimībai vai instrumentālai urīnizvadei (piemēram, pie ilgstošas urīnpūšļa katetrizācijas), kas noskaidrots 20—30 % gadījumos. Arī sēklinieku maisiņa abscess, epididimīts vai ādas traumas, piemēram, suprainficētas (sekundāri inficētas) tauku dziedzeru cistas var progresēt par Furnjē gangrēnu.[10]
Ir zināmas dažādas slimības, kas var provocēt Furnjē gangrēnu. 30—75 % gadījumos no visām provocējošām slimībām tas ir cukura diabēts. Citas Furnjē gangrēnu provocējošas slimības ir hronisks alkoholisms, imūnsupresīvas slimības (tostarp AIDS), ļaundabīgie audzēji, aptaukošanās, malnutrīcija. Arī intravenozām zālēm var būt predispozīcija ģenitāliju infekciozai nekrotizēšanai. Furnjē gangrēnu var iniciēt dzimumorgānu vietējas traumas un operatīva iejaukšanās.[10] Sievietēm Furnjē gangrēna parasti attīstās cukura diabēta gadījumā, kā arī no vulvārā vai Bartolini dziedzeru abscesa, tā var būt arī kā sekas episiotomijai vai histerektomijai.[4]
Furnjē gangrēnas izraisītāji ir streptokoki, stafilokoki, fuzobaktērijas, spirohetas, enterokoki, klostrīdijas, pseidomonas, anaerobo un aerobo baktēriju dažādas asociācijas.[10] Pētījumos noskaidrots, ka biežs Furnjē gangrēnu ierosinošs faktors ir Escherichia coli baktērija. Dažos gadījumos Furnjē gangrēnas izraisītājs ir Staphylococcus aureus; šo izraisītāju konstatē pacientiem ar ilgstoši pielietotu urīnpūšļa katetru.[1]
Starp Furnjē gangrēnas ierosinātājiem ir atzīmēti:[9]
- gramnegatīvie mikroorganismi (Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa, Proteus mirabilis, Enterobacteia);
- grampozitīvie mikroorganismi (Staphylococcus aureus, beta hemolītiskie streptokoki, Streptococcus faecalis, Staphylococcus epidermidis);
- anaerobi (Bacterioides fragilis, Peptococcus, Fusobacterium, Clostridium perfringens);
- mikobaktērijas (Mycobacterium tuberculosis);
- sēnes (Candida albicans).
Patoģenēze
[labot šo sadaļu | labot pirmkodu]
Tiek uzskatīts, ka polimikrobu etioloģija ir pamats sinerģētiskai fermentu un toksīnu mijiedarbībai un ātrai infekcijas izplatībai audos. Piemēram, viena no baktēriju sugām var izdalīt fermentus, kas asinsvados pastiprina asins sarecēšanu. Izraisītā asinsvadu tromboze samazina lokālo apasiņošanu un audu oksigenāciju jeb apgādi ar skābekli. Skābekļa trūkums audos ļauj citiem mikroorganismiem (fakultatīviem anaerobiem) sākt aktīvi vairoties un izdalīt lecitināzi, kolagenāzi un citus patoģenēzes faktorus. Šie fermenti ļauj mikroorganismiem ātri izplatīties caur starpaudu barjerām, tostarp izplatīties caur fascijām. Baktēriju izplatīšanās starpfasciālajā vidē ļauj slimībai ātri progresēt, kamēr infekcija sasniedz vēdera priekšējo sienu, padušu bedres un augšstilbu iekšējo virsmu.[1]
Klasifikācija
[labot šo sadaļu | labot pirmkodu]Furnjē gangrēnas attīstību iedala trīs fāzēs:[1]
- fāze: lokalizētas nekrozes fāze, kad process ir norobežots ar sēklinieku maisiņa apgabalu;
- fāze: izplatītas nekrozes fāze, kad procesā ietilpst dzimumloceklis, starpene, kaunuma apgabals;
- fāze: flegmonozā fāze, kad attīstās iegurņa un vēdera dobuma flegmona.
Pēc slimības klīnisko simptomu attīstības ātruma izšķir:[1]
- zibenīgi progresējošu;
- ātri progresējošu;
- lēni progresējošu.
Pēc vietējo izmaiņu rakstura iedala:[1]
- bojājums, ko pavada galvenokārt nekroze;
- bojājums, ko pavada galvenokārt iekaisums;
- bojājums, ko pavada gāzu veidošanās (gāzu gangrēna).
Klīniskā aina
[labot šo sadaļu | labot pirmkodu]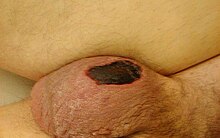
Pirmās pazīmes Furnjē gangrēnas sākumposmā ir sāpes sēklinieku maisiņā vai lielo kaunuma lūpu apgabalā, vājums un paaugstināta ķermeņa temperatūra. Sākotnēji skarts tikai sēklinieku maisiņš, taču, tālāk attīstoties, patoloģiskais process sāk izplatīties tālāk un uz sēklinieku maisiņa parādās nekrotiskā krevele. Process var attīstīties arī latenti, bez klīniskām pazīmēm. Vienīgā pazīme var būt stipra ar slimību saistīta pretīga smaka. Taču parasti ir dažādas sūdzības un simptomi, tostarp drudzis virs 38 °C, sēklinieku maisiņa pietūkums un apsārtums, strutošana un brūču attīstīšanās, krepitācija vai abscedēšana. Parasti no simptomiem ir sāpes, drudzis un pietūkums.[11] Ātri progresējošai gangrēnai līdztekus izpaužas smagas intoksikācijas pazīmes: drudzis, tahikardija, pazemināts asinsspiediens un samaņas traucējumi.[1][7]
Slimība straujāk progresē jauniem cilvēkiem, kuriem nekroze attīstās dažu stundu laikā. Cilvēkiem gados gangrēna parasti attīstās 2—3 dienu laikā.[7] Patoloģiskajā procesā sēklinieku maisiņš ir iekļauts visbiežāk — virs 90% gadījumu, dzimumloceklis — līdz 45% gadījumu, perianālais vai starpenes apgabals ir skarts ap 35% gadījumu. No simptomiem visbiežāk sastopamas perianālās/skrotālās sāpes (ap 80% gadījumu) ar tahikardiju (60%), strutaini izdalījumi no starpenes (60%), krepitācija (55%), drudzis (40%). Krepitācijas esamība ir parasta slimības pazīme, ja iekaisušajos audos attīstās gāzes veidojošie mikroorganismi.[11]
Diagnostika
[labot šo sadaļu | labot pirmkodu]Pacienta izmeklēšanai pirmkārt ir jābūt virzītai uz Furnjē gangrēnas raksturīpašībām. Slimības vēsture un sekundāri simptomi un pazīmes var norādīt uz infekcijas avotu.[10] Radioloģiskā izmeklēšana ir bezjēdzīga, ja klīniskā atradne nav skaidra vai slimības izplatība ir sarežģīta, lai to atšķirtu no citas patoloģijas. Veicot vēdera radiogrāfiju, var atrast zemādas emfizēmu un mīksto audu tūsku. Ultrosonoskopiski izmeklējot sēklinieku maisiņu, var redzēt sabiezētu sienu un hiperehogēnu fokusu ar reverberētu artefaktu un duļķainu aizēnojumu, kas apstiprina gāzes klātbūtni. Var būt reaktīva hidrocēle. Sēklinieki un piedēkļi parasti ir normāli. Datortomogrāfiski bieži var atrast Furnjē gangrēnas izcelsmi, piemēram, perianālu abscesu, iesprūdušu ingvinālo trūci vai fistulozu kanālu.[12]
Ārstēšana
[labot šo sadaļu | labot pirmkodu]

Brīdinājums: Vikipēdija nevar aizstāt ārstu! |
Furnjē gangrēnas ārstēšanas pamatā ir neatliekama radikāla ķirurģiska iejaukšanās un plaša spektra antibiotiku intravenozā ievade. Kad uzsējumu kultūras ir atpazītas, var izvēlēties tās antibiotikas, pret kurām infekcijas izraisītāji ir jutīgi. Tā kā patoloģija apdraud cilvēka dzīvību, ķirurģisko iejaukšanos jāveic nekavējoties, veicot nekrotisko audu ķirurģisku sanāciju. Visiem atmirušajiem un nekrotiskajiem audiem ir jābūt pilnībā izgrieztiem (nekrektomija) un atbrīvotiem no strutām.[13]
Pie Furnjē gangrēnas empīriskas plaša spektra antibiotiku terapijas pieder trešās paaudzes cefalosporīni, aminoglikozīdi (ja ļauj kreatinīna klīrenss) un metronidazols. Organisma šķidrumu atjaunošanā nepieciešams izmantot asins komponentus. Pēc nekrektomijas ir jāuzsāk adekvātu ēdināšanu ar agru enterālu barošanu, cik ir iespējams, jo tas ļauj ātrāk sadzīt brūcēm. Brūču ķirurģiskā sanācija var tikt atkārtota divas dienas pēc izmeklējumu uzsākšanas; tiks izgriezti atlikušie nedzīvie audi. Var būt nepieciešamas vairākas ķirurģiskas iejaukšanās. Ja infekciju daba ir anaeroba vai brūce ir kontaminēta (ir pievienojusies papildu infekcija), ir jāveic kolostomija, lai izvairītos no fēču plūsmas. Līdzīgos gadījumos, kad patoloģiskais process skar urīnizvades kanālus, ir jāveic cistostomija.[13] Orhektomija (sēklinieku ekstirpācija) parasti nav vajadzīga, jo sēkliniekus apasiņo citi asinsvadi un tāpēc infekcija tos nespēj skart.[14]
Pēc sākotnējas ārstēšanas, reanimācijas un visu nekrotisko audu nekrektomijas lielāka daļa brūču var būt sekundāri sadzijušas. Lielu brūču sadziedēšanai bieži izmanto ādas transplantātu. Ar labu kosmētisku rezultātu brūču nosegšanai var tikt izmantots augšstilba rotācijas ādas un fasciju atloks. Brūces slēdz uzreiz, kad vairs nav konstatējama nekrotisko audu infekcijas klātbūtne. Gadījumos, kad zaudēts mazāk nekā 50% no sēklinieku maisiņa ādas, tās atjaunošana gandrīz vienmēr nerada lielas grūtības. Gadījumos, kad ir skarts lielāks procents no sēklinieku maisiņa ādas virsmas, sēklinieki var tikt novietoti augšstilba kabatiņās līdz laikam, kad tiks uzsāktas galējas kosmētiskas rekonstrukcijas.[13]
Ja brūču savilkšanai ir griezts liels ādas laukums, var tikt izmantota negatīva spiediena brūču terapija (VAC sistēma; angļu: vacuum-assisted closure). Šīs tehnikas pielietošana veicina efektīvu brūču sadzīšanu un saudzēšanu. Kad standartpieejas nav iespējamas, sēklinieku maisiņa brūču slēgšanai var izmantot smalku zarnu zemgļotādas atloku un fibrīna līmi.[13]
Furnjē gangrēnas ārstēšanā tiek izmantota hiperbārā oksigenācija. Tai ir pozitīva baktericīda ietekme, attīstot zemādas neovakularizāciju, pastiprinot fagocitozi, mazinot klostridiālu alfatoksīnu, bakteriostatisko ietekmi uz daudzām anaerobām baktērijām (tostarp Bacterioides, Peptococcus, Peptostreptococcus) un efektīvu baktericīdu efektu uz klostrīdiju sporām.[7]
Smagos gadījumos ar septisko šoku ir obligāti jāveic šķidrumu un elektrolītu korekcija, glikozes kontrole, kā arī jāveic arteriālu katetrizāciju pastāvīgai arteriāla spiediena kontrolei, lai varētu koriģēt vazopresīvos medikamentus.[7]
Komplikācijas
[labot šo sadaļu | labot pirmkodu]Furnjē gangrēnai var rasties dažādas komplikācijas (sarežģījumi). Galvenokārt tā ir sepse, kas var attīstīties līdz visu nekrotisko audu evakuācijai. Parasti sepse ir gadījumos, kad ir slēpts infekcijas avots vai cilvēkiem ar vāju imunitāti. Sepse ir iemesls multiorgānu disfunkcijas sindromam, kas visvairāk skar sirds un asinsvadu sistēmu, plaušas un nieres. Var attīstīties arī nekalkulozs holecistīts, koagulopātija un cerebrovaskulārie notikumi. Sepse, kas attīstās no sēklinieku maisiņa zemādas, var attīstīt miolīzi vai mionekrolīzi augšstilbā.[9]
Vēlīni Furnjē gangrēnas sarežģījumi ir hormonālais disbalanss, sāpīga erekcija un erekcijas disfunkcija; neauglība sēklinieku novietojuma dēļ augšstilba kabatiņās, jo tajās ir augsta vietējā temperatūra; plakanšūnu vēzis rētaudos; kontraktūras ilgstošu ierobežotu kustību dēļ; depresija ķermeņa kroplības dēļ.[9]
Prognoze
[labot šo sadaļu | labot pirmkodu]Dažādos avotos mirstība no Furnjē gangrēnas svārstās no 7 līdz 90 % (atkarībā no riska faktoriem, blakus slimībām un stāvokļa smaguma), bet vidēji 20—40 %.[8] Nelabvēlīgs slimības iznākums biežāk ir fiziskas nespējas, ieilgušas infekcijas, kavētas ārstēšanas, vājas imunitātes, cukura diabēta, vecuma un multiorgānu disfunkcijas sindroma dēļ. Asins izmaiņas, kas tiek noteiktas laboratoriski un palielina nāves risku, ir leikocitoze, paaugstināts urīnvielas, kreatinīna, alkalīna fosfatāzes un laktātdehidrogenāzes saturs, kā arī pazemināts hemoglobīna, albumīna, bikarbonātu, nātrija un kālija saturs.[9]
Diferenciāldiagnostika
[labot šo sadaļu | labot pirmkodu]Sēklinieku maisiņa akūtas sāpes un pietūkums ir jādiferencē (jāatšķir) no epididimoorhīta, sēklinieku samešanās, inkarcerētas ingvinālās trūces, celulīta un Furnjē gangrēnas. Normāla sēklinieku ehotekstūra un vaskularizācija ir raksturīga epidimoorhītam un sēklinieku samešanās gadījumam. Ja nav zarnu cilpu atradnes sēklinieku maisiņā, tas izslēdz trūces inkarcerāciju. Sēklinieku maisiņa sabiezējums var būt raksturīgs celulītam un Furnjē gangrēnai. Ja ir ehogēnais fokuss ar neskaidru redzamību sēklinieku maisiņā, tas norāda uz gāzu klātbūtni, kas ir raksturīgi Furnjē gangrēnai.[15]
Furnjē gangrēna bieži vien diagnostiski tiek definēta kā akūts anaerobais paraproktīts. Akūts paraproktīts ir bieža slimība neatliekamās ķirurģiskas proktoloģijas praksē, pie tām anaerobā forma sastāda ap 3—5 %. Dažos avotos Furnjē gangrēna un anaerobs paraproktīts tiek uzskatīti par vienu slimību, izsakot pretrunīgas pozīcijas etioloģijā, patoģenēzē un ārstēšanas taktikā.[1]
Vēsture
[labot šo sadaļu | labot pirmkodu]1764. gadā Bauriens (Baurienne) aprakstījis vīrieša starpenes zibenīgi progresējošu gangrēnu. Taču franču dermatologs un venerologs Žans Alfrēds Furnjē kļuvis pazīstams, kad 1883. gadā aprakstījis piecus gadījumus jauniem vīriešiem ar ģenitāliju gangrēnu bez zināmiem etioloģiskiem faktoriem. Pētot slimību gadiem, tika atklāts, ka Furnjē gangrēna parasti ir vīriešiem gados (visbiežāk 50—70 gadu veciem).[9]
Skatīt arī
[labot šo sadaļu | labot pirmkodu]Atsauces
[labot šo sadaļu | labot pirmkodu]- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 М.А. Егоркин. Гангрена Фурнье и анаэробный парапроктит – разные клинические формы одного патологического процесса? Arhivēts 2016. gada 4. martā, Wayback Machine vietnē.. Новости колопроктологии, №4, 2012.
- ↑ 2,0 2,1 Junna Ye, Ting Xie, Minjie Wu, Pengwen Ni & Shuliang Lu. Negative Pressure Wound Therapy Applied Before and After Split-Thickness Skin Graft Helps Healing of Fournier Gangrene. Medicine (Baltimore). 2015 Feb; 94(5): e426. doi:10.1097/MD.0000000000000426
- ↑ Ефименко Н. А., Привольнев В.В. Гангрена Фурнье. Клин. микробиол. антимикроб. химиотер., 2008. Том 10, №1.
- ↑ 4,0 4,1 Gökhan Aksel, Betül Akbuğa Özel, Cemil Kavalcı & Murat Muratoğlu. Fournier’s Gangrene in a Female Patient with Diabetes Mellitus: Report of a Case. JAEMCR 2014. 5:206-8. doi:10.5152/jaemcr.2014.392
- ↑ I. Scârneciu, L. Maxim, S. Lupu & C. C. Scârneciu (2013). Fournier`s gangrene: predisposing factors, emergency management and maortality rate. Bulletin of the Transilvania University of Braşov. Series VI: Medical Sciences. Vol. 6 (55) No. 2
- ↑ Muthukumaran Kagannathan & Bala Subramaniam. Fournier’s gangrene in a neonate: a case report. Neonatal Fournier’s gangrene, antibiotics, surgical debridement. Volume: 5. Issue: 3. March 2015. ISSN 2249-555X
- ↑ 7,0 7,1 7,2 7,3 7,4 L. D. Britt, Andrew B. Peitzman, Philip S. Barie & Gregory J. Jurkovjch. Acute Care Surgery. Lippincott Williams & Wilkins, a Wolters Kluvier, 2012. ISBN 978-1-60831-428-7
- ↑ 8,0 8,1 Erika Kube, Stanislaw P Stawicki & David P Bahner. Ultrasound in the diagnosis of Fournier's gangrene. Int J Crit Illn Inj Sci. 2012 May-Aug; 2(2): 104–106. doi:10.4103/2229-5151.97276
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 Emergencies in Urology. With 312 Figures and 161 Tables. Editors Markus Hohenfellner & Richard A. Santucci. 2007 Springer. ISBN 978-3-540-48603-9
- ↑ 10,0 10,1 10,2 10,3 Urological Emergencies: A Practical Guide. Edited by Huter Wessells & Jack W. McAninch. 2005 Humana Press, Totowa, New Jersey. ISBN 1-59259-886-2
- ↑ 11,0 11,1 M. N. Mallikarjuna, Abhishek Vijayakumar, Vijayraj S. Patil & B. S. Shivswamy. Fournier's Gangrene: Current Practices. ISRN Surg. 2012; 2012: 942437. doi:10.5402/2012/942437
- ↑ Scrotal Pathology. Editors Michael Bertolotto & Carlo Trombetta. 2012 Springer. ISBN 978-3-642-12456-3 doi:10.1007/978-3-642-12456-3
- ↑ 13,0 13,1 13,2 13,3 Practical Urology: Essential Principles and Practice. With 269 Illustrations. Editors Christopher R. Chapple & William D. Steers. 2011 Springer. ISBN 978-1-84882-034-0 doi:10.1007/978-1-84882-034-0
- ↑ Philip M. Hanno, Thomas J. Guzzo, S. Bruce Malkowicz & Alan J. Wein. Penn Clinical Manual of Urology Second Edition. Elsevier Saunders, 2014. ISBN 978-1-4557-5359-8
- ↑ Mark E. Lockhart & Rupan Sanyal. Genitourinary Radiology Cases. Cases in radiology. Oxford University Press, 2014. ISBN 978-0-19-997574-7
